Самым сложным в определении степени ожирения у детей является поиск довода, после которого родители согласятся с поставленным диагнозом – провести осознанную границу между небольшой полнотой и ожирением любящим родителям и родственникам подчас довольно сложно. Но руководствоваться в вопросе диагностики следует только официальными параметрами, показывающими здоровое отношение веса ребенка к его росту, возрасту и полу. Такие данные разработаны отдельно для разных возрастных категорий, для девочек и мальчиков, можно ориентироваться на средние значения, но с возможностью гибкого определения максимально допустимых параметров.
Всемирная организация здравоохранения публиковала в 2016 г. подробный доклад со статистикой ожирения у детей, по результатам анализа такой проблемы более чем в 100 странах. По результатам изучения ситуации во всем мире наблюдался глобальный рост детского ожирения – только в возрастной группе до 5 лет число детей с избыточной массой тела выросло до 41 миллиона в 2016 г., против 32 млн. в 1990 г.
Прогноз также неутешителен: если сохранятся такие же темпы, к 2025 г. число детей, включая младенцев, родившихся с ожирением, вырастет до 70 млн., то есть, почти в два раза.
Ответственность за прибавку лишнего веса у ребенка с рождения и на протяжении всего периода взросления, до приближения переходного возраста, полностью лежит на родителях – формирование пищевых привычек, режима спортивных нагрузок формируются с помощью взрослых. Если у ребенка отсутствуют заболевания, влияющие на увеличение веса, причину ожирения нужно искать только в переедании на фоне гиподинамии – недостаточной или отсутствующей подвижности.
СОДЕРЖАНИЕ:
Причины детского ожирения
Нарушения пищевого режима
Заболевания, травмы, приём лекарственных средств
Наследственный фактор
Как определять детское ожирение
Расчёты индекса массы тела – ИМТ
Вес и рост по педиатрическим таблицам
Биоимпедансный анализ
Лечение детского ожирения
Лекарственная терапия при ожирениях у детей
Питание и физические нагрузки

Причины детского ожирения
В этом случае возраст не имеет большого значения, поскольку события, приведшие к ожирению у ребенка, идентичны тем, что стали бы причиной тучности взрослых. Это влияние внешних (экзогенных) действий – переедания, процессы лечения и медикаменты, а также реакции организма на заболевания, приводящие к ожирению. Некоторые патологии вызывают определенные нарушения метаболизма, то есть являются эндогенными (внутренними) предпосылками к ожирению. Генетическая предрасположенность – это только фактор, которым можно распорядиться: учесть влияние наследственности и своевременно принять соответствующие меры или проигнорировать генотип. Последний вариант и ожирение находятся в прямой взаимосвязи, и если оба родителя имеют нарушения обмена веществ, избыточный вес, у детей этот фактор также проявится.
Нарушения пищевого режима
К ожирениям приводят привычки питания – они и будут влиять на ребенка и состояние его здоровья в течение всей последующей жизни. Основы правильного питания закладываются с младенчества, и немалую роль в этом играют родители, подавая собственные примеры пищевого поведения. Родителям обязательно стоит учитывать особенность растущего организма: неспособность отличить реальное чувство голода от неосознанного и неумение распознавать предел сытости. За насыщение и голод отвечают центры, расположенные в гипоталамусе головного мозга, их работа построена на гормональных реакциях серотонино-адреналиновых взаимодействий и эти механизмы необходимо «тренировать» с младенчества.
Неправильные привычки питания – национальные, внутрисемейные, но имеющие постоянную основу, являются наиболее распространёнными основаниями развития ожирения, если исключены заболевания и приём лекарств.
 Употребление пищи по режиму, но с высоким содержанием углеводов, сахара, особенно тех, что перерабатываются организмом быстро, но не дают питательной ценности клеткам надолго, снова и снова вызывая чувство голода – это любая выпечка, фастфуд, рафинированные продукты и т.д.
Употребление пищи по режиму, но с высоким содержанием углеводов, сахара, особенно тех, что перерабатываются организмом быстро, но не дают питательной ценности клеткам надолго, снова и снова вызывая чувство голода – это любая выпечка, фастфуд, рафинированные продукты и т.д.
Обязанность доедать порции до конца или поощрение ребенка едой за успехи.
Частые «перекусы» – чипсы, бутерброды, мороженое, конфеты, попкорн и пр.
Обильная еда на ночь, при стрессах и волнениях, во время просмотра ТВ, выполнения школьных домашних заданий.
Переедание – это всегда излишнее поступление ресурсов: когда организм получает больше питательных веществ, чем тратит. Излишки питания на фоне низкой или недостаточной физической активности перерабатываются впоследствии в жир, образуя слой подкожно-жировой клетчатки и рост прослойки вокруг внутренних органов. Именно при висцеральном ожирении (абдоминальном, вокруг органов живота) и возникает серьёзный риск развития сопутствующих заболеваний. Это в первую очередь дисбалансы эндокринной системы, выработки гормонов – сахарный диабет, нарушение обмена веществ, метаболический синдром, ожирения внутренних органов с ухудшением их функционирования. Наибольшая опасность ожирений – патологии сердечнососудистой системы из-за высокого уровня холестерина, оседающего на стенках сосудов в виде холестериновых бляшек. К этому приводят излишки высокоуглеводной и жирной пищи.
Потребление энергетических ресурсов из пищи и последующая их переработка на полезные питательные вещества у ребенка чаще осуществляется в здоровом режиме, но только при условии высокой подвижности, свойственной малышам. Тенденция к снижению активности на фоне перееданий всегда приводит к ожирениям.
Далее в таблице из методических рекомендаций (МР 2.3.1.2432—08, табл. 5.4) приведены ежесуточные нормы потребностей в питательных веществах для детей от рождения до 18 лет, проживающих в России. На регионы Крайнего Севера действует поправка в +15% от указанных норм (по версии Государственного санитарно-эпидемиологического нормирования РФ).
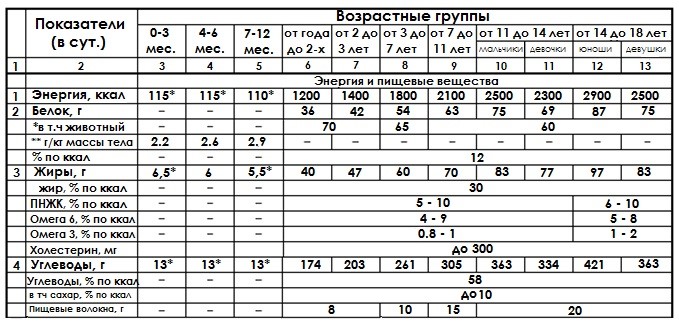
Методы коррекции первичных ожирений – зависят от степеней выраженности лишнего веса. В то же время меры всегда направлены на устранение причины, приведшей к ожирению или появлению излишков массы тела. Необходимо создать план питания, состоящий наполовину из белковой пищи, исключить продукты с гипогликемическим индексом выше 40-50, увеличить ежедневную физическую нагрузку. Приветствуется прием корректоров метаболизма, аминокислот и витаминных комплексов, разработанных для низкокалорийных диет.

При выраженном ожирении проводится обследование у специалистов обязательно с медицинским образованием, препараты, способствующие похудению, назначаются только по результатам диагностики. Самостоятельный выбор и приём лекарственных средств и/или пищевых добавок крайне не рекомендован из-за возможных побочных эффектов и невыясненной совместимости с другими лекарствами.
Заболевания, травмы, приём лекарственных средств
Такие типы ожирений называются вторичными. В отличие от первичных экзогенных, когда контролировать собственный вес возможно с помощью здорового рациона и физических нагрузок, при эндогенных формах ожирение довольно трудно поддаётся коррекции стандартными методами. Диеты к удовлетворительным результатам приводят с огромным трудом, а занятия спортом не всегда возможны из-за противопоказаний или по причинам вынужденного ограничения подвижности для скорейшего выздоровления.
Основания для диагностирования вторичного ожирения:
- эндокринные – гипотиреоз, патологии надпочечников, яичников;
- церебральные – опухоли, травмы, заболевания (в т.ч. инфекционные) головного мозга;
- медикаментозные – приём препаратов, влияющих на обменных процессы (анаболики, кортикостероиды, гормоны, некоторые антибиотики).
Кроме заболеваний и приёма лекарственных средств появлению и развитию ожирения могут способствовать травмы, перенесенные операции или временная ограниченность опорно-двигательного аппарата – постельный режим. Снижение активности на фоне здорового питания и медикаментозного лечения являются неприятными, но не всегда обязательными последствиями болезней, и чаще всего не приводят к выраженным ожирениям, а провоцируют только частичную прибавку веса. Но при возвращении к прежнему режиму подвижности от излишков массы тела детский организм избавляется довольно быстро и успешно.
Наследственный фактор
Несмотря на то, что такая форма ожирения именуется экзогенно-конституциональной, наследственный фактор в этом случае передаёт от родителей только особенности обмена веществ, а не сами излишки веса. Если один или оба родителя имеют нарушения метаболизма, нет гарантии, что у ребенка такой дисбаланс обменных процессов проявится гарантированно. Однако наследственный фактор обязательно стоит учитывать – если не принимать во внимание такой риск и не следить за питанием и составом рациона, ожирение проявит себя при каждых скачках развития организма ребенка, в период так называемых первичных и вторичных округлений, гормональных скачков:
- этап набора веса, характерный для раннего детского возраста, примерно на втором году жизни и до 3-хлетнего возраста;
- дошкольный и ранний школьный период – также увеличение веса может быть связано со стрессом, изменениями в распорядке, ритме жизни: с 5 и примерно до 7 лет;
- начало гормональной перестройки организма – подростковый возраст от 12 до 17.
Методы коррекции при наследственных ожирениях – организация правильного распорядка и состава питания с раннего возраста, наблюдение у эндокринолога, контроль обмена веществ, при необходимости приём корректоров метаболизма, включая специальные витаминно-минеральные комплексы, ферменты и аминокислоты.

Как определять детское ожирение
Диагностировать следует не только ожирение, но также его степень, и в этом вопросе следует довериться педиатрам, диетологам, эндокринологам – специалистам с медицинской подготовкой. Например, не всегда можно заметить раннее висцеральное ожирение – лоцируется вокруг внутренних органов и в этом случае требуется проведение МРТ, КТ тела или биоимпедансометрии.
Помимо посещения врачей, при склонности к ожирению всегда можно самостоятельно контролировать параметры расчётов, рекомендованных институтами здравоохранения. Чтобы в любой момент можно было рассчитать пропорции роста и веса по формуле определения ИМТ: индекса массы тела. В России и в мире педиатры и диетологи пользуются значениями формулы, предложенной ВОЗ – Всемирной организации здравоохранения.
Расчёты индекса массы тела – ИМТ
В отношении малышей подобная формула не всегда даёт чёткое представление о грозящем или имеющемся ожирении, но если индекс расчёта показывает избыточную массу тела (предожирение), есть все основания задуматься о пересмотре плана питания и нагрузок. Такая формула не учитывает возраст и пол, но даёт наглядное представление об общей ситуации отношения веса к росту. Для первичного, самостоятельного определения вероятности или наличия ожирения, а также его возможных степеней, можно воспользоваться простым вычислением:
ИМТ = вес : (рост × рост)
То есть при росте ребенка в 1 метр и 2 см, весе 41,3 кг значение ИМТ следует считать следующим образом. 1,02 × 1,02 = 1.04 (рост, умноженный на рост). Затем вес, то есть 41,3 нужно разделить на 1,04. Полученный коэффициент, согласно таблице классификации ВОЗ, составит 39,7 единиц, что о том, что ожирение развилось до второй стадии и приближается к 3 степени избыточности массы тела – форма с крайне тяжёлыми последствиями для здоровья.

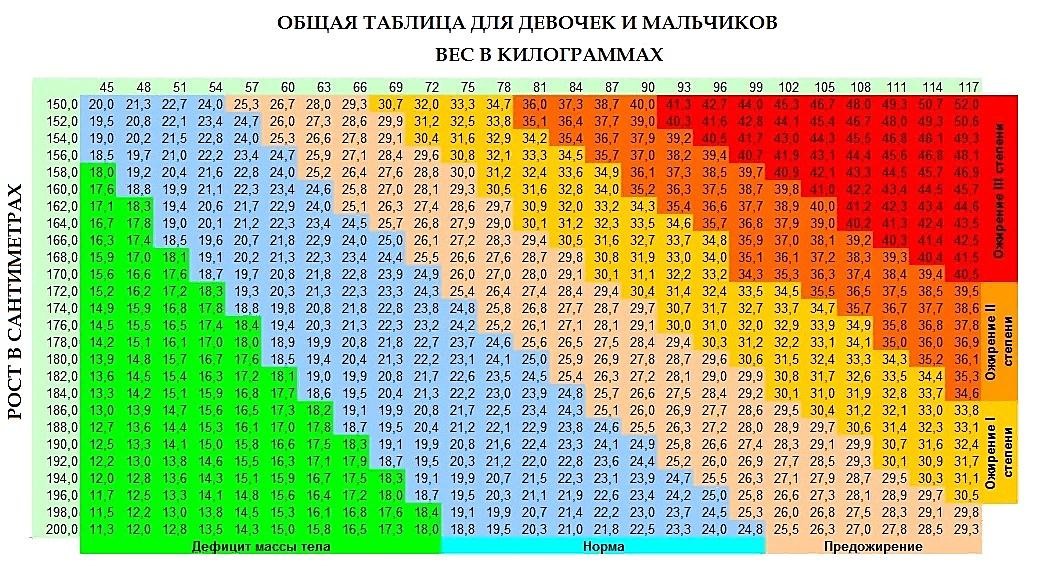
Вес и рост по педиатрическим таблицам
Для сверки с параметрами, указывающими или опровергающими ожирение, можно ориентироваться на данные общих центильных таблиц или педиатрические критерии по возрастам. Стоит помнить, что подробные антропометрические таблицы учитывают параметры для возраста, роста и с учётом пола ребенка. Также в них допускается отклонение от рекомендованных значений в пределах нескольких килограммов/сантиметров. В это же время общие таблицы представляют только усредненные критерии, но всё же помогут определить степень ожирения или границу, при которой можно принять соответствующие меры.
Биоимпедансный анализ
Случается, что внешних признаков, свидетельствующих об ожирении нет, но любой расчёт или сверка по таблицам указывает на возможную избыточность массы. Такое положение требует применения других методов оценки состояния тела, например, исследования через биоэлектрическое сопротивление. Подобное обследование даёт полностью понятную картину при любых ожирениях, поскольку позволяет выявить самые разные параметр соотношений жировой массы к другим тканям:
- жировая клетчатка в отношении к росту;
- конституциональные особенности (безжировая масса);
- присутствие и достаточность белка (клеточная масса, активная);
- скелетно-мышечная масса;
- внеклеточная жидкость.
Так различается ожирение 1 стадии от излишней отечности или плотности мышечной массы, что нередко встречается у юных спортсменов, прекративших активные занятия. Кроме того, биоимпедансометрия, как способ замера мышечной и жировой тканей помогает подтвердить или опровергнуть подозрения о висцеральном ожирении. Обследование полностью безопасно для маленьких пациентов.
Лечение детского ожирения
Важнейший шаг на пути к похудению – установить правильные причины, приведшие к образованию лишнего веса. Борьба с экзогенным ожирением, тем, что вызвано перееданием и лечение при ожирении, появившемся в результате болезни или приёма лекарств, будут отличаться. Например, при алиментарном (пищевом) ожирении требуется изменение плана и состава питания на фоне большей подвижности. Но при эндогенных ожирениях, например, на фоне гипотиреоза (нехватки гормонов щитовидной железы), диеты и физическая активность не приведут к результатам, поскольку в этом случае необходимо лечение болезни, а не её последствия, которым является ожирение.
В первом случае применение лекарственных и нелекарственных средств обусловливает степень ожирения – при выраженной тучности принести пользу без вреда юному организму смогут корректоры аппетита, а при наличии заболеваний список применяемых лекарств определяет только лечащий врач.
Лекарственная терапия при ожирениях у детей
Общий список препаратов, нацеленных на помощь в борьбе с ожирением у малышей и подростков, всегда следует согласовывать с лечащим врачом. Самостоятельные эксперименты с пищевыми добавками, широко рекламируемыми в сети, ставить на детских организмах с ещё не сложившимся функционалом внутренних органов и систем жизнедеятельности тоже не стоит.
При эндогенных ожирениях медикаменты, их дозировку, режим приёма прописывает только лечащий врач, по клиническим рекомендациям эндокринологии, диетологии, в ряде случаев психотерапии.
Не всегда реакцией на стресс, нервное напряжение или подростковые депрессии является переедание. Механизм, запускающий обменные нарушения в организме на фоне нервных переживаний, полностью не прояснён, однако нередко способом борьбы с ожирением является психотерапия и приём препаратов-корректоров продукции серотонина – ключевого нейромедиатора, отвечающего за хорошее настроение.
Если ожирение достигло выраженной 3 стадии, приняло морбидную форму, корректоры аппетита, средства, блокирующие усваиваемость жиров и другие препараты могут оказаться малоэффективными. В этом случае одним из способов борьбы с ожирением является хирургия – ушивание стенок желудка.
Питание и физические нагрузки
Самым серьёзным заблуждением относительно любых диет при ожирениях является представление питания, как временной меры. Если организм чрезмерно снабжается питательными веществами, это вызывает увеличение жировой массы. При коррекции питания в сторону снижения калорийности и содержания углеводов с ожирением постепенно удаётся справиться. Но если вернуть тот пищевой режим, что привел к ожирению, излишки питания снова проявят себя вернувшейся тучностью. Повлиять на такой механизм обменных процессов сможет, вероятно, только многовековая эволюция, и потребуется на это не годы, а сотни тысяч веков. Но пока этого не произошло, противостоять ожирению можно только с помощью привычки удерживать баланс между поступлением и расходом полезных питательных веществ.
Материал носит информационный характер. Лекарственные препараты указаны в качестве примера их возможного использования и/или применения, что не является рекомендацией к их применению. Перед применением лекарств, обязательно проконсультируйтесь со специалистом.


