Такое состояние нельзя назвать диабетом в полной мере, поскольку именно сахарный диабет, как основная патология, всё же относится к хроническим состояниям, то есть, неизлечимым. В отличие от полноценного заболевания гестационный диабет эндокринологи рассматривают, как транзиторный, то есть временный и полностью обратимый гормональный дисбаланс. К сахарному диабету такое состояние эндокринной системы у беременных относят из-за возникающей гипергликемии – повышенного уровня сахара в крови. Но развивается, и что важнее, оканчивается подобное состояние только при беременности, что и делает гестационный сахарный диабет обратимым, то есть относящимся к излечимым формам. Несмотря на оптимистичность прогноза, такая характеристика требует огромного внимания и контроля, поскольку любые нарушения работы эндокринной системы в период беременности сказываются на формировании и развитии плода, здоровье ребенка после рождения.
СОДЕРЖАНИЕ:
- Причины возникновения гестационного сахарного диабета
- Симптомы гестационного диабета
- Анализы для диагностики гестационной формы диабета
- Норма сахара в крови у беременных
- Последствия ГСД для матери и ребенка
- Кто входит в группу риска развития ГСД
- Контроль и лечение гестационного диабета

Причины возникновения гестационного сахарного диабета
Гипергликемия, появляющаяся во время беременности, является основным и чаще всего единственным критерием, указывающим на «родственную связь» гестационного диабета с полноценной формой заболевания. В остальном краткосрочная форма, проявляющаяся в виде гестационного, манифестному диабету (выявленному впервые) не соответствует.
Повышение концентрации глюкозы, связанный именно с беременностью, возникает на фоне противостояния гормонов – инсулина, фетоплацентарных (прогестерон и лактоген), а также под влиянием гормонов организма матери: пролактин, эстрогены, кортизол. Все вместе, и материнские, и гормоны плаценты, обладают способностью противостоять работе инсулина, то есть, являются его антагонистами. С развитием беременности происходит увеличение концентрации фетоплацентарных и материнских гормонов, это приводит к постепенной утрате чувствительности тканей организма к инсулину. Это является причиной того, что появление гестационного сахарного диабета наблюдается ближе именно к третьему триместру беременности.
Инсулин – это главный переработчик и утилизатор глюкозы в организме, важнейший гормон, который не даёт накапливаться излишкам углеводов, из которых и «добывается» глюкоза (сахар). Кроме того, инсулин является необходимым компонентом для корректной работы метаболической системы в целом – обмена жиров, белков.
Появление инсулинорезистентности и как следствие – гипергликемии, влияет и на метаболизм в целом, и в частности на состояние эндотелия сосудов. При беременности здоровье сосудистой системы является одним из приоритетов, поскольку именно этим путём плод в утробе получает необходимый для роста и полноценного развития кислород, питательные вещества, а также избавляется от продуктов метаболизма.
Также стоит помнить, что беременность нередко провоцирует на переедания, увеличение калорийности пищи, что на фоне снижения физической активности может стать причиной быстрой прибавки веса. Ожирение, излишки массы тела, имеющиеся и до наступления беременности, также повышают вероятность развития гестационного сахарного диабета. Фактором риска развития диабета беременных может стать и наследственная предрасположенность женщины к сахарному диабету II типа (метаболическому, вследствие нарушений питания).
По состоянию на 2019 год повышенный уровень сахара в крови был зафиксирован в 15,8%, то есть у каждой шестой или седьмой беременной. Стоит помнить, что гипергликемия ещё не является гестационным диабетом, поскольку колебания сахара в крови могут носить кратковременный характер. Но именно как стабильный симптомокомплекс, гестационный сахарный диабет выявлялся в 13,2% всех беременностей (83,6% от числа пациенток с гипергликемией). Такие данные обновила и предоставила Международная диабетическая федерация в 2020-м году по итогам прошедшего.
Симптомы гестационного диабета
Проявления этого дисбаланса нельзя назвать типичными – любые симптомы, указывающие на связь с гестационным сахарным диабетом в целом и с гипергликемией в частности, беременные могут чувствовать и вне рамок эндокринного расстройства. Например, одним из ярчайших сигналов при сахарном диабете является полиурия – учащенное мочеиспускание с одновременным увеличением его объёма. Однако беременным нередко приходится переживать подобное явление и без сахарного диабета, также как и испытывать жажду, быструю утомляемость, слабость, снижение внимания, памяти. Все эти симптомы не будут специфичными, то есть, свойственными именно гестационному манифестному диабету.
Единственным способом точной диагностики гипергликемии и вероятности развития диабета при беременности является регулярное лабораторное исследование крови и мочи на сахар, а также самостоятельный контроль этого показателя с помощью глюкометра. Беременным при плановых осмотрах и консультациях в обязательном порядке необходимо сообщать о подобных симптомах даже при отсутствии факторов риска.
Эти действия помогут вовремя заметить возможное приближение гестационного манифестного диабета и принять меры для снижения сахара – например, изменить рацион в сторону уменьшения пищи с высоким гликемическим индексом.
Анализы для диагностики гестационной формы диабета
Диагностика всегда проводится на основе информации, лабораторных исследований и физикального осмотра – типичных обследований в ходе беременности. Рекомендуется исключать любую форму сахарного диабета в промежутке между 6-7 и 24 недель у врача общей практики, акушера-гинеколога, терапевта. В зависимости от срока, симптомы будут меняться, однако именно на основе подробного рассказа о самочувствии (анамнез) делаются предварительные выводы о рисках развития гормонального дисбаланса.
- Опрос об изменениях самочувствия на разных сроках беременности;
- Осмотр в рамках общей программы – индекс массы тела (ИМТ), динамика веса и т.д.;
- УЗИ контрольно на 28-29й неделе с целью выявления (исключения) диабетической фетопатии;
- УЗИ (рекомендовано) – раз в 4 недели без признаков фетопатии, раз в 3 недели при её подтверждении;
- Лабораторная диагностика – биохимический анализ глюкозы в венозной крови натощак.
Стоит помнить, что анализ по сыворотке или данные глюкометра по цельной капиллярной крови результаты не всегда убедительны, и могут меняться в зависимости от привычек питания или разовых нарушений диеты, от приёма медикаментов, других параметров. Контроль с помощью глюкометра рекомендован в качестве домашней, самостоятельной меры проверки уровня сахара в отсутствии гестационного манифестного диабета – то есть тем, кто даже до наступления беременности не имел такого диагноза.
Норма сахара в крови у беременных
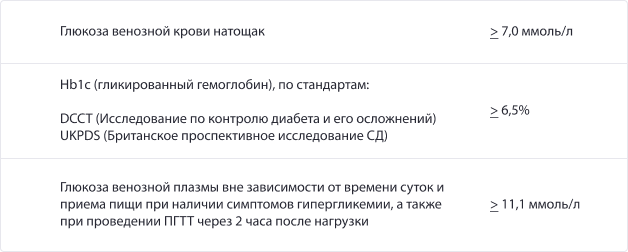
Последствия ГСД для матери и ребенка
Глубокие многолетние исследования материнской гипергликемии, её последствий, включая гестационный диабет, показали высокий риск неблагоприятных исходов и для плода, и относительно самой беременности. Присутствие третьего фактора – ожирения – значительно увеличивает риски, связанные с гормональным дисбалансом.

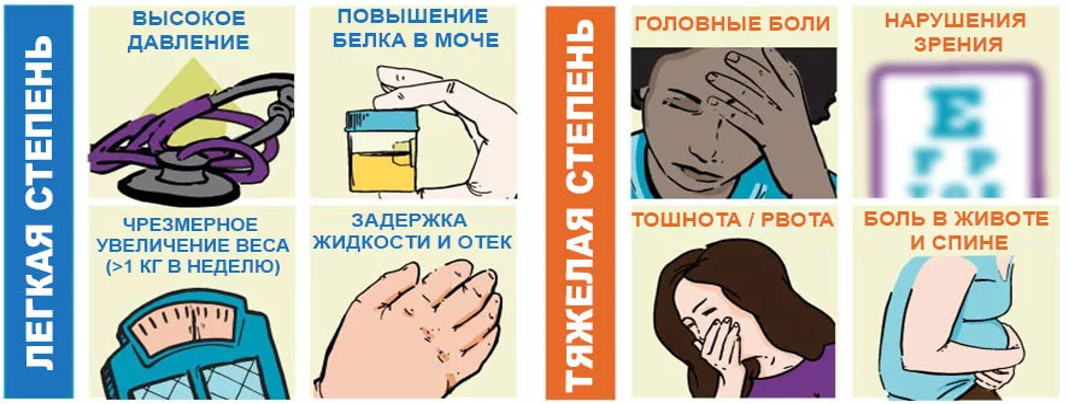
Возникновение преэклампсии при беременности может быть не связано непосредственно с гестационным диабетом, такое состояние возникает независимо от ГСД, чаще на второй половине срока, а симптоматика проявляется в умеренной и тяжелой степени. К сожалению, ранних диагностических признаков, как и у диабета у беременных, преэклампсия не имеет, однако ГСД в значительной мере усиливает риск развития этого патологического и в полной мере жизнеугрожающего состояния.
Наиболее распространенные признаки преэклампсии
Кто входит в группу риска развития ГСД
Соответствие следующему ряду признаков не говорит о том, что гестационный сахарный диабет гарантированно разовьётся в ходе беременности. Группа риска – это список факторов, которые нужно учесть, выстраивая собственную дисциплину питания, образ жизни при вынашивании ребенка.

Контроль и лечение гестационного диабета
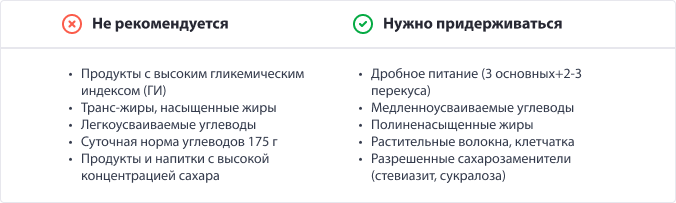
Наиболее эффективным инструментом снижения уровня сахара во время беременности является диетотерапия – при условии, что ранее заболевание не было диагностировано и инсулинотерапия не требуется.
Режим питания перестраивается так, чтобы в рационе не присутствовала или допускалась в минимальном количестве высокоуглеводная пища.
В качестве контроля состояния здоровья пациенткам с ГСД необходимо ежедневно проводить замеры уровня глюкозы в крови – делать это можно дома, с помощью глюкометра, откалиброванного под плазму. Обучение пользованию устройством проводит эндокринолог, обратиться за дополнительной информацией можно также к акушеру-гинекологу, терапевту.
Без инсулинотерапии – утром каждого дня в течение всей беременности, натощак и через час после каждого приёма пищи.
Диета+инсулин – по назначению лечащего врача, но не менее 4 раз в сутки:
- утром натощак
- перед каждым приёмом пищи (для расчёта дозы инсулина)
- через час после завтрака, обеда и ужина
- перед сном
- дополнительно, при плохом самочувствии – примерно в 3 часа ночи.
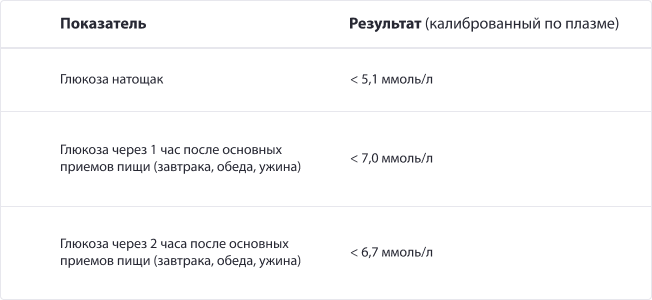
Целевые показатели для контроля гликемии (рекомендуется вести дневник замеров)
Препараты и продукты при сахарном диабете во время беременности
При гипергликемии и ГСД инсулинотерапия назначается только при отсутствии эффективности диеты для снижения высоких показателей сахара, невозможности приведения в норму углеводного обмена. Выбор типа инсулинов (ультракороткий, пролонгированный и т.д.) делает только эндокринолог на основе индивидуальных результатов анализов и анамнеза.
Диета при сахарном диабете выстраивается из продуктов, которые не влияют на уровень глюкозы или оказывает умеренное, медленное воздействие.

Медикаменты и лекарственные средства выбирает только лечащий врач, в качестве основных препаратов коррекции ГСД могут применяться инсулины разного действия, сахароснижающие и симптоматические лекарства: ганглиоблокаторы для расширения периферических сосудов, ингибиторы АПФ (снижение давления), статины (регуляция уровня холестерина) и т.д.
Материал носит информационный характер. Лекарственные препараты указаны в качестве примера их возможного использования и/или применения, что не является рекомендацией к их применению. Перед применением лекарств, обязательно проконсультируйтесь со специалистом.

